27. července 1921 se podařil objev, který měl změnit medicínu – poprvé se podařilo izolovat látku zodpovědnou v lidském těle za regulaci metabolismu cukru – inzulín. Dnes si už život bez substituce tohoto esenciálního hormonu nedokážeme představit. Až do tohoto roku před sto lety byl diabetes smrtící chorobou, proti níž nebylo žádné pomoci.
Diabetes mellitus čili cukrovka, je známý už nejméně tři a půl tisíce let, první zmínka o chorobě s nekontrolovatelným množstvím močí je už v tzv „Ebersově papyru“, tedy egyptské medicínské knize z doby Nové dynastie z let okolo 1530 před naším letopočtem. Indičtí lékaři nazývali tu chorobu Mahumeha, čili „Medový moč“. Své jméno doslala choroba v Egyptě v roce 230 př.n.l., kdy jí dal lékař Apollonius z Memphis jméno „Diabetes“. I arabský učenec Avicena popsal úplavici cukrovou ve svém díle „Kánon medicíny“ (Al Quanun fi at-Tibb). Stále ovšem nikdo neznal příčinu choroby ani její léčbu. Diagnóza byla naprosto smrtelná a postihovala převážně mladé lidi.
Řecký lékař Aretaios z Kappadokie popsal chorobu ve třetím století takto: „Choroba, která se jmenuje diabetes je zvláštní, ale naštěstí poměrně zřídkavá. Její podstatou je zkapalnění masa a kostí a jejich přeměna v moč. Život je pro pacienta vyčerpávající a plný bolestí. Potřeba pít je stále silnější, ale jedno, jaké množství člověk vypije, nikdy ho to neuspokojí, protože ztrácí víc moči než kolik vody vypil. Postižení jsou zoufalí, smrt nastává brzy za příznaků pálícího odvodnění a žízně, jako by byla způsobena pálícím ohněm.“
Samozřejmě se zde jednalo o cukrovku prvního typu, typ druhý, který tvoří dnes devadesát procent nemocných, byl tehdy neznámý, už proto, že nastupuje v pozdějším věku a má mnohem mírnější příznaky – u něho umírají pacienti spíše na pozdní komplikace této choroby než na cukrovku samotnou.
Pro orientaci těm, kteří se v problematice nevyznají:
Diabetes mellitus I. typu čili diabetes mladistvých, je dán absolutním nedostatkem inzulínu. Langerhansovy ostrůvky přestanou tento životně důležitý hormon vylučovat. Choroba postihuje především mladé lidi, může se ale vyskytnout i v dospělém věku v případě takzvané LADA (latent autoimmun diabetes of adults). Může se vyskytnout i po těžkém zánětu slinivky břišní nebo po jejím operativním odstranění (takzvaný pankreatoprivní diabetes) Jedinou léčbou v tomto případě je právě podávání inzulínu, čili substituce toho, co tělu chybí.
Diabetes II Typu je způsoben takzvanou inzulinovou rezistencí při dostatečném množství inzulínu v těle. Postihuje především obézní dospělé jedince, (ale dnes i extrémně obézní mladé) protože viscerální tuk (tedy tuk vyskytující se v břiše okolo střevních kliček) je aktivní tkáň, která účinek vlastního inzulínu snižuje. Výjimečně se vyskytuje i u mladistvých, kteří nejsou obézní – zde se jedná o genetickou poruchu – tzv MODY diabetes (mature onset diabetes of youngs) a jeho důvodem je genetická úchylka. Diabetes II typu se většinou léčí léky, které se snaží prolomit onu inzulínovou rezistenci, aby tělu vlastní inzulín mohl lépe působit. I zde ale může dojít později k takzvaného sekundárnímu selhání, kdy vyčerpaný pankreas, který byl celý život přetěžován, produkci inzulínu zastaví – a pak je opět inzulínová léčba nepostradatelná.
Na diabetes údajně zemřel i římský diktátor Sulla. Už tehdy věděli lékaři, že do určité míry pomáhá dieta bez sladkostí – údajně doporučili Sullovi pít pouze kyselé, tedy z našeho pohledu suché víno – v té době platilo za dobré jen víno doslazované. K diagnóze používali lékaři té doby otroky, kteří moč pacientů ochutnávali, nebo byla moč vystavena před dům a pokud se k ní slétaly včely, mouchy a hromadili se u ní mravenci, byla diagnóza hotová.
Teprve v roce 1776 ovšem objevil Michael Dobson, že příčinou choroby je vysoký cukr v krvi a identifikoval sladkou substanci v moči jako cukr, o čtyřicet let později byl tento cukr identifikován jako glukóza. Teprve koncem devatenáctého století se věci pohnuly vpřed. Oskar Minkowski a Joseph von Mehring zjistili, že rozhodující substance ovlivňující metabolismus cukru musí pocházet ze slinivky břišní – pankreasu. V roce 1893 vyslovil Gustave Edouard Languesse hypotézu, že tato látka se tvoří v Langerhansových ostrůvcích v pankreasu, které byly anatomicky známy už od roku 1869. A v roce 1909 nazval Jean de Mayer onu důležitou látku inzulín.
Za izolaci této látky a její medicínské užití vděčíme nadšení jednoho mladého muže, vlastně dvou. Kanadský veterán z první světové války Frederick Banting byl chirurg, záhadná a neléčitelná choroba ho ale fascinovala. Podařilo se mu pro svou věc získat profesora Johna Mc Leoda na katedře fysiologie na univerzitě v Torontu, který mu poskytl pro jeho pokusy laboratorní místnosti a získal pro spolupráci stejně nadšeného studenta medicíny Charlese Besta.

Do té doby se nepodařilo inzulín izolovat, protože ho při pokusech ničily trávící enzymy, které pankreas produkuje. Banting podvázal u pokusných psů vývody trávicích žláz (ductus pancreaticus) a tím tuto funkci pankreasu zablokoval, zatímco produkce z Langerhansových ostrůvků nerušeně pokračovala. 27.července se podařilo z pokusných psů izolovat poprvé inzulín. (Objevitelé ji sice nazvali Isletin, ale nakonec se prosadilo ono pojmenování Jeana de Mayera) Banting látku aplikoval ihned psu, kterému předtím pankreas vybrali (a kteří v krátké době umírali za příznaků diabetu). Protože u pokusného psa došlo ihned k poklesu krevního cukru a zlepšení jeho stavu, odhodlal se Banting (přes odpor Mc Leoda) aplikovat inzulín čtrnáctiletému pacientovi Leonardovi Thompsonovi. Ten se nacházel v důsledku neléčeného diabetu v terminálním stavu, byl kachektický, vážil 29 kilo. Poprvé by inzulín takto použit u člověka už 22. ledna 1922. nejednalo se ale o inzulín získaný z psů ale z nenarozených telat (pankreas telecích embryí neprodukuje zažívací enzymy, proto bylo získání hovězího inzulínu snadnější než inzulínu psího. Navíc se podařilo s pomocí biochemika Jamese Collipa zlepšit způsob získávání zvířecího inzulínu a zvýšit jeho čistotu. Jestliže v jednom filmu, který jsem viděl, byl Mc Leod líčen jako brzda pokroku, který házel mladým nadšencům Bantingovi a Bestovi klacky pod nohy, ve skutečnosti se nemůžeme jeho zdrženlivému postoji divit. Dnes by zřejmě nebyly pokusy takového typu vůbec možné, musely by předcházet rozsáhlé preklinické studie. Aplikování zvířecí bílkoviny člověku byl riskantní čin, který mohl skončit tragicky a profesor Mc Leod samozřejmě za výsledky pokusů ručil. Nechal se přemluvit hlavně proto, že chlapci Leonardovi stejně už nebylo pomoci a byl by v nejbližší době zemřel. Inzulín způsobil okamžité zlepšení jeho stavu, další pacient, pětiletý Theodore Ryder, který dostal inzulín poprvé v červenci 1922, se dožil 76 let a zemřel v roce 1993 a přežil všechny tři vynálezce. Onen film se opíral zřejmě o pozdější napjatý vztah Mc Leoda a Bantinga.
O jak převratný objev se jednalo, svědčí i skutečnost, že McLeod a Banging dostali Nobelovu cenu za medicínu už v roce 1923! Komise se nedokázala odhodlat udělit Nobelovu cenu studentovi medicíny, tedy Bestovi a naprázdno vyšel i Collip. McLeod a Banting se se svými spolupracovníky podělili o finanční odměnu s Nobelovou cenou spojenou.
Nicméně dohra byla tragická. Mc Leod ale i Best a Collip byli zaintegrováni do výzkumných programů ontarijské univerzity v Torontu. Banting, který se věnoval ve dne a v noci praktickým pokusům, ale zanedbával vědeckou práci a publikace, se dostal na vedlejší kolej. Začal si myslet, že mu Mc Leod chce upřít prvenství převratného objevu, univerzitu opustil a vrátil se k armádě. 21 února 1941 zemřel na následky úrazu, který utrpěl při nouzovém přistání bombardéru Hudson, kde působil jako styčný důstojník. Nebylo mu ani padesát let.
Inzulín se stal masové používaným lékem. V roce 1925 ho vyrábělo už 12 (slovy dvanáct!) farmakologických firem. Velmi dlouho se používal vepřový nebo hovězí inzulín ve dvou formách, jako inzulín krátkodobě ale silně působící a dlouhodobý se slabším ale trvalejším účinkem. Ten druhý měl pokrýt bazální spotřebu inzulínu, kterou tělo má bez ohledu na přívod potravy, ten krátkodobý pak pomáhal se zpracováním přijaté potravy a píchá se k jídlu. Vepřový a hovězí inzulín byly vhodné proto, že se od lidského liší jen minimálně (vepřový v jedné jediné aminokyselině, hovězí ve třech) a proto nevyvolává nežádoucí imunologické reakce. Od osmdesátých let minulého století se začal vyrábět semi-syntetický inzulín lidský. Samozřejmě nebylo možné získávat lidský inzulín stejně jako vepřový či hovězí ze slinivek poražených zvířat. Zasáhla tedy genová manipulace, kterou byla ve vepřovém inzulínu vyměněna ona jedna aminokyselina, aby inzulín dostal podobu totožnou s inzulínem lidským. Později se přešlo na syntetickou výrobu, na kterou už slinivky zvířat nebyly potřebné. V prvních letech tohoto tisíciletí se pak podařilo vyvinout inzulín s prodlouženou dobou účinku, kterým se dala pokrýt bazální spotřeba inzulínu, která je nezávislá na množství požité potravy.
Ovšem i tento humánní inzulín měl určitý deficit. Působil sice stejně jako ten tělu vlastní, ovšem musel se píchat pod kůži. A tím se samozřejmě jeho účinek opozdí, látka se napřed musí vstřebat, pak se dostat do krve a až pak začne působit. To mělo za následek, že člověk musel inzulín píchat před jídlem s určitým individuálním odstupem, kolísajícím mezi půlhodinou až hodinou. Když pak šel do restaurace, objednal jídlo, píchnul si inzulín a číšník nebyl z nejrychlejších, mohl dostat dost velké problémy. Na vysoký cukr se totiž tak rychle neumře, na to člověk potřebuje týdny až roky, na nízký cukr se dá umřít hned. Zažil jsem takovou situaci s kamarádem, který byl závislý na inzulínu. Když uplynula jeho půlhodina a jídlo ještě stále nebylo na stole, musel se zahraňovat hroznovým cukrem (glukózou), kterou stále nosil v kapse. Největší legrace pak byla v nemocnici, kde se babka rozhodla, že tuhle večeři ona jíst nebude, i když už inzulín dostala. A doma to mohlo vypadat stejně, jen ještě nebezpečněji. Případně se bábina rozhodne v polovině porce, že už dál nebude, i když dostala dávku inzulínu na porci celou.
I ten dlouhodobý inzulín nepůsobil celý den, musel se píchat dvakrát a jeho hladina v krvi kolísala (v podstatě se jen přísadami zpomalovala jeho resorpce zpod kůže).
Proto byla vyvinuta takzvaná inzulínová analoga. Nebudeme si nic nalhávat, jsou to genově manipulované inzulíny, jenže tohle slovo se nesmí používat, aby lidi nedostali paniku. V době, kdy má obyvatelstvo panickou hrůzu z genově manipulovaných rajčat či kukuřice, píchat někomu – a to dokonce i těhotným ženám – genově manipulovanou látku, to by společnost neudýchala. Samozřejmě že takto upravená látka nemá na genetickou informaci žádný vliv. Dokonce i ona magická mRNA, podle které se v těle inzulín tvoří, sice vznikne v jádře buňky a pak ho opustí, aby vykonala svou práci v ribozomech buňkové plasmy a nikdy se už do jádra nevrátí – ale vysvětlujte to někomu, kdo chce žít v souladu s přírodou!
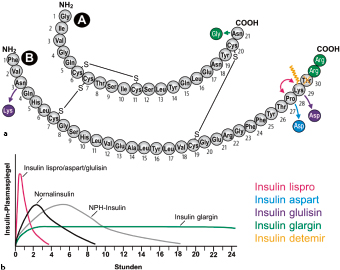
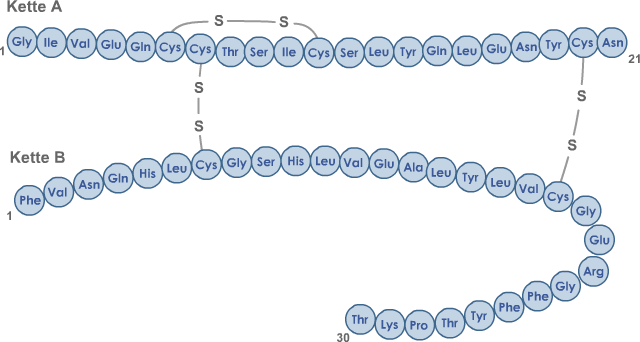
Výhodou těchto inzulínových analog je, že působí buď rychleji než lidský inzulín nebo déle. Toho prvního efektu se dosáhne výměnou pořadí aminokyselin v struktuře inzulínu, toho druhého, že se na konec molekuly přidají další aminokyseliny, které prodlouží účinek molekuly, ale současně sníží intenzitu účinku. Eventuálně může být použito obou metod současně, jako například u inzulínu Lantus, kde je jednak vyměněna aminokyselina Asparagin za Glycin na pozici 21 a současně jsou na konec molekuly zavěšeny ještě dva Argininy.
Výsledek je podstatné prodloužení účinku na 24 hodin, a dokonce i na 36 (Preparát Toujeo) a velmi plochá křivka účinku, což snižuje výrazně nebezpečí hypoglykemie, tedy nízkého krevního cukru. Ta „rychlá“ analoga se pak dají píchat, až když mají diabetici své jídlo skutečně před nebo na stole nebo – v případě oné zarputilé babky – až když své jídlo snědla.
Na evropském trhu působí v podstatě jen tři firmy, vyrábějící inzulín. Novo Nordisk (dánská firma, která se věnuje Inzulínu prakticky od jeho vzniku, jeho laboratoře pro výzkum a výrobu inzuůínu vznikly už v roce 1923, tedy v roce, kdy objevitelé dostávali Nobelovu cenu, Lilly (americká firma, která rovněž dodala na trh první inzulín Iletin už v roce 1923 a Sanofi (francouzský koncern, rovněž s licencí na výrobu inzulínu od roku 1923, který se ale v roce 2019 stáhl z výzkumu diabetu, ačkoliv měl se svými inzulíny (Lantus, Toujeo, Apidra) velký úspěch. Sanofi je koncern orientovaný až extrémně na zisk a expanzi, další výzkum v oblasti diabetu se mu zdál očividně příliš draný a neperspektivní.
Na trhu jsou tedy k dispozici následující inzulíny:
Rychle působící: Apidra – Insulin glulisin (Sanofi), Humalog – Insulin lispro (Lilly) a Novorapid – Insulinaspart (Novo Nordisk)
Inzulíny s prodlouženou dobou účinku: Lantus, Toujeo (Sanofi) – účinná látka je u obou preparátů insulinglardin, Huminsulin (Lilly) a Levemir (Insulin detemir), Tresiba (Insulindegludec) – od Novo Nordisk.
Inzulín se stal nepostradatelnou součástí léčby, vrátil lidem životní kvalitu, umožnil například diabetičkám mít děti, což bylo předtím nemožné.
Letos tedy slaví sto let. Rozhodně důvod k oslavě. Málo dní v historii medicíny bylo tak převratných jako onen 27.červenec 1921